HPV��Ⱦ
���������^��������һ߶Ȯ��|���p�С����DNA���������Ї���ķN�ٺͽM���خ��ԣ���Ҫ��Ⱦ��Ͷ�N�ߵȼ�������Ƥ�w���Ĥ�M��������������λ��Ƥ�M���������Բ�׃���ɷ֞���������������׃�ĵ�Σ���Լ��c���N�M�������[���������P�ĸ�Σ�ͣ�������������ͬԴ�ԣ�Ŀǰ�Ѱl�F100��N�̈́e����30��N�ɏ��ܸ�Ⱦ��ֳ���M�����x��ͬ�̈́e��HPV����ͬ�ļ�����
����1��HPV�����c����
����HPV1��2��3��4��7��10��26��29������������ȱ�p���w�����������ࣻ
����HPV5��8��9��12��14��15��17��19��25��36��46��50������ȱ�p���w�������ƽ��p����
����HPV6��11��34��41��44��51��55������ֳ����������Ĥ�ǐ��ԝ��࣬HPV6��11��90�� ������ֳ����ͺ����^�����²����ӣ�HPV11��Ҫ�����ڸ��T�Ĥ��6����Ҫ������ꎵ�����o��Ƥ��16��18��Ҫ�����ڌm�i��
���������c�m�i�����P�̶ȣ����c�m�i�����P�̶��^�������HPV�͚w���Σ��HPV�����Ƹ�Σ��HPV���c���J��������Լ������P��HPV���w���Σ��HPV��һ���J���Σ��HPV�ĸ�Ⱦ�����T���m�i���İl����
��������HPV��15�N(16��18��31��33��35��39��45��51��52��56��58��59��68��73��82)��
������Σ����12�N(6��11��40��42��43��44��54��61��70��72��81��candHPV89)��3�N�Ї���Ⱥ��Ҋ���Ƹ�Σ��HPV�������(26��53��66)��HPV16��18�c�m�i���İl���߶����P��
�������g�DŮHPV��Ⱦ��11.6�� �������Ը�Σ��HPV��Ⱦ������������ǰ��5λ��HPV�̈́e������58��52��16��18��33��
����2��HPV��Ⱦ�����P����
�������в��W�{���@ʾ���О����Ҫ;����ֱ��Ƥ�w���|�ǂ���������Ч;������ͨ�^ѪҺ���wҺ��������ꎲ��Ľ��|�ǫ@��HPV����Ҫ�l�������Խ����DZ�Ҫ�ģ��锵������̶��njm�iHPV��Ⱦ�ĸ�Σ���أ���Ӌ�锵�_6�������ϵ�Ů�Ԍm�iHPV��Ⱦ����ֻ��1�����ߵ�4�����Խ��|���l��Ҳ�njm�iHPV��Ⱦ��Σ�U���ء�
�������g�njm�iHPV��Ⱦ�����P���أ��߷����g��18��25�q���S���g���ӣ��C�w��HPV�ֿ����������m�iHPV��Ⱦ��u�½����״��Խ����gԽС���m�iHPV��Ⱦ��Խ�ߡ�
�������д�ʩ���m�iHPV��Ⱦ�Ƿ��б��o���ô��ڠ��h��
���������J�������p�ٌm�i�ĤLANGER��HANS���������͙C�w���������T���m�iCIN�γɣ��njm�iHPV��Ⱦ�ĸ�Σ����;���������m�iHPV��Ⱦ����Ҫ���á�
������������ͣ��ܽ���ˮƽ�Ϳ���ͨ�^��Σ���О���l����������������HPV��Ⱦ;HIV��Ⱦ�ߌm�iHPV��Ⱦ�ʸ߳��c�C�w���ߠ�B���P�⣬߀�c���������HPV��Ⱦ��Σ�U�О����P;ɳ����ԭ�w�͆μ������Ѫ�忹�w����ߵČm�iHPV��Ⱦ��������ߵ�2����
����������ꎵ����͌m�iHPV��ȾҲ�����P�ԡ�
������֮���锵�njm�iHPV��Ⱦ�ĸ�Σ���أ��״��Խ����g���N�塢���ߠ�B�������Բ������������λ���c�m�iHPV��Ⱦ���P������������ڷ�����ˎ����o�đ��õ������c�m�iHPV��Ⱦ�Pϵ�в��϶���
����3��HPV��Ⱦ�����c
����HPV�����p���Ի��S��Ⱥ�и�Ⱦ���ձ飬����ͬ�r��Ⱦ�����̈́eHPV��������Ⱦ�^һ�N�̈́eHPV�Ă����Կ����ٴΫ@��ͬ�N�̈́e�ĸ�Ⱦ����һ�N�̈́eHPV�Ĵ��ڣ���������һ�N�̈́eHPV�ď��ƣ����ͨ��һ�N�̈́e�c�������P�����ͻ����όm�iHPV��Ⱦ�ʞ�2�� ��27�� ���Ј���^����10�� ��20�� ��
������Σ���c�ͶȌm�i��Ƥ����׃���P����Σ���c�߶Ȍm�i��Ƥ����׃���P���^������ĸ�Ⱦ��һ�^�Եģ�������Ⱦ�����ڿ��ܴ����������ݣ��ʛ]���װY�����������o�R���Y�90�� �����ض��̈́eHPV�������1��2���ԃȣ��m�iHPV��Ⱦƽ�����m�r�g��8���£�24���º�ֻ��9�� �ċDŮ�Գ��m��Ⱦ���f���m�iHPV��Ⱦ���镺�r�ԣ����н^�ֿ��������Ⱦ���o��Ҋ���R����׃�����mHPV��Ⱦ���ڌm�i���Mչ���зdz���Ҫ�����x��
������ֳ��HPV��Ⱦ�ĝ�����׃���O��һ����ֳ�����ڸ�Ⱦ3��6���º��@�F��Ҳ���о����������ڞ锵����������ʮ�ꡣ��HPV��Ⱦ��ጷŲ����s��3�ܣ���ɓp���Ă��w�ڴ������r�¿��Ԯa����Ч�ļ������߷�����HPV�ɱ���Ⱦ�ď͌��[����Ƥ�ı��Óм�ǻ�����ጷţ�HPV�w��ͻ������ֳ����Ƥ���M���Ƥ�����Ļ��ӣ��S�����Ӹɼ������Ӽ��������Լ��ڴ�ֱ�����ϵij��컯�������ڻ��������[����Џ��ƣ�����IJ����ڱ��漚�����x�rጷŵ��h���У�HPV��Ⱦ�����F�p��֮�g���ܔ��ܵ����¡�
�����°l��Ⱦ���1��2��ȕ��l���������H���ٔ���HPV��Ⱦ�����֝����ԣ�������ʮ�����ټ�����p��HPV��Ⱦ���������ԣ����o�Y������m�Ԍm�iHPV��Ⱦ��Ҋ�����g�^���ߡ�
������HPV��Ⱦ���m�i��Ƥ����׃�ٵ��m�i������׃�^�̣��������m�i������m�i��Ƥ����׃���m�i�����D���Ƕ������c���u�M�lչ���^�̣���Σ�������^���������m��Ⱦ�njm�i���������D���еı�Ҫ���ء�
������HPV��Ⱦ���m�i��������s��20�����ң��f������HPV��Ⱦ���m�i���İl���^����߀���S��δ֪���ء�
����4���²��C��
����HPV��������Ƥ�ԣ���Cеԭ������Ƥ����������ԭ����m�i��Ƥ���会����HPV���еȣ���ֳ��������HPV������Ⱦ�m�i�����Ў���Ƥ����Ⱦ��Ƥ���������x��B������Ⱦɫ�w�⣬������׃�����Բ�׃��ǰ��׃����ǰ��׃�t�c����DNA����������Ⱦɫ�w�������P��HPV��DNA���E1��E2���_���x�a����ѣ�ʹHPV��DNA�܉�������Ⱦɫ�w�����^��E6��E7�д��M�;S�����Ϡ�B�Ĺ��ܡ�
����Ȼ�����������ϲ��ǐ�׃�^����Ҫ��һЩ�����l�Fֻ�����x��B��HPV��DNA�������x�����Ϡ�B�Ļ�ϣ�HPV��E6����ͨ�^������P53��׃�������L����Σ��HPV��E6�����cP53�Y�ό���P53ʧ������M���ڼ����ȵĽ��⣬P53�Ľ���ʧ����K������DNA�p���ķ������ɴˌ����z���Ԡ��׃�ķe�ۣ��M���a����׃�Ļ����͡�E7���ׄt�����cPRB�ĽY�ϲ�λ��PRB���ְ�����E7�cRB�H�����ߣ���Σ��HPV��E7�����cPRB�Y�Ϻ���PRB������ʧ��⣬��׃�������L���ڵ��{�ؙC�ƣ�ʹ�����������͌�����׃�ķ����Mһ���ܵ�Ӱ푣���K���°�׃��
����5��HPV��Ⱦ�ķ���
����HPV��Ⱦ�ķ��Σ��Пo�ί���������ᘌ�������Σ�����M���A���������^�и�Σ��HPV��Ⱦ��Ⱥ�������S�L�������A�����б�Ҫ�ģ����и�Σ��HPV����Ҽ����W��ԣ�30�q����Ů�ԣ��m��1���g���ķ��ͺY�飬����30�q���µ��������M�и�Σ��HPV�Y�鲻̫��Ҫ������^���p��Ů�ԕ����ж���؏����ڵ�HPV��Ⱦ���@�Ⱦ�����H�cС�ļ����W׃�����P���@�����g�ӵ�Ů���������������������Ⱦ���֏ͼ����W׃�����������z�yһ�^�Ը�Ⱦ��HPV�]�����x�����oŮ�Ԏ�������Ҫ�Ľ��];30�q����Ů�ԣ�HPV16��18��33��31��Ⱦ����ʹ�����W�z��δҊ��Ƥ�Ȳ�׃�͐��Լ������Խ��hꎵ��R�z�顣
�Ͼ����β������t�W�о�����www.sitodruk92.net�����ѣ��Wվ��Ϣ�H���������������R���\��������
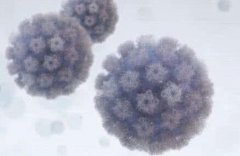

 �������գ�HPV6�����ʲô��˼
�������գ�HPV6�����ʲô��˼ HPV���һ���Ǽ��J������
HPV���һ���Ǽ��J������